Système nerveux autonome et nerf vague : comprendre l’hypervigilance chronique
Introduction
Fatigue persistante, sommeil léger, tensions musculaires, digestion perturbée, hypersensibilité au stress, difficultés à « déconnecter »…
De nombreuses personnes ont la sensation que leur organisme reste bloqué en permanence dans un état d’alerte. Même lorsqu’elles essaient de se reposer, leur corps semble incapable de réellement récupérer. Dans certains contextes chroniques (stress prolongé, douleurs persistantes, inflammation, troubles digestifs ou infections) cette sensation d’hypervigilance physiologique devient parfois presque permanente.
Cette sensation n’est pas uniquement psychologique : elle implique aussi le système nerveux, les hormones du stress, l’inflammation et parfois même le microbiote intestinal (voir l'article : Axe intestin-cerveau : microbiote, stress, sommeil et émotions)
Aujourd’hui, les recherches montrent que ces phénomènes impliquent souvent le système nerveux autonome, véritable pilote automatique de l’organisme, et notamment le nerf vague, acteur majeur de la récupération physiologique. Cet article propose de mieux comprendre comment fonctionne ce système et pourquoi certaines personnes ont la sensation que leur corps reste « coincé en mode alerte ».
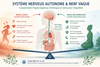
1) Le système nerveux autonome : le pilote automatique du corps
Le système nerveux autonome (SNA) régule en permanence des fonctions vitales sur lesquelles nous n’avons pas de contrôle conscient direct : respiration, rythme cardiaque, digestion, tension artérielle, température, sommeil ou encore régulation de l’inflammation. Il fonctionne comme un immense système d’adaptation chargé de maintenir l’équilibre interne de l’organisme (l'homéostasie).
Ce système repose principalement sur l’équilibre entre deux branches aux rôles opposés mais complémentaires : le système sympathique et le système parasympathique.
En temps normal, l’organisme passe naturellement d’un mode à l’autre selon les besoins du moment.
Mais lorsque les signaux de stress, d’inflammation ou de danger deviennent trop fréquents, ce système peut progressivement perdre sa flexibilité et rester bloqué en mode alerte.
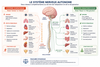
Ces deux branches du système nerveux autonome communiquent en permanence avec le cerveau et les organes.
Voici une représentation simplifiée de leur organisation physiologique dans l’organisme :
Le système sympathique et le système parasympathique agissent donc simultanément sur de nombreux organes afin d’adapter en permanence le fonctionnement du corps aux besoins du moment.
2) La branche Sympathique : le mode "Action" et "Alerte"
Le système sympathique est celui de la mobilisation de l’énergie. Il prépare l’organisme à l’action (la fuite ou le combat). Lorsqu'il s'active sous l'effet d'un stress ou d'un danger :
- Le rythme cardiaque et la respiration s'accélèrent.
- Le sang est dirigé vers les muscles au détriment des fonctions "non urgentes".
- La vigilance mentale augmente et les hormones du stress (adrénaline, cortisol) sont libérées (voir l'article : Stress : comprendre les mécanismes et les solutions naturelles)
C'est un système vital pour faire face à une demande immédiate, mais il est extrêmement gourmand en ressources énergétiques. Le système sympathique est celui de la mobilisation de l’énergie et de la survie.
3) La branche Parasympathique : le mode "Repos" et "Récupération"
À l’inverse, le système parasympathique est celui de la restauration. Il permet à l’organisme de « déposer les armes » pour se régénérer. Ce ralentissement n’est pas une faiblesse : il est indispensable à la récupération physiologique. C’est durant cette phase que le corps :
- Digère et assimile les nutriments.
- Répare les tissus et soutient les mécanismes naturels d’élimination et d’équilibre. Il régule également l'inflammation.
- Favorise un sommeil profond et réparateur (voir l'article : Sommeil : comprendre les mécanismes et les solutions naturelles).
Le nerf vague est la pièce maîtresse de ce système. C'est le nerf le plus long de l'organisme, reliant le cerveau à presque tous les organes vitaux (cœur, poumons, foie, intestins). On parle souvent de « tonus vagal » pour désigner la capacité de ce nerf à freiner le système sympathique et à ramener le corps au calme.
4) Pourquoi le système peut-il se "bloquer" en mode alerte ?
Focus : La neuroception, le radar inconscient de notre sécurité
Pour comprendre pourquoi le corps peut parfois rester “coincé” en mode alerte, il faut introduire le concept de neuroception, développé par le Dr Stephen Porges.
Contrairement à la perception consciente, la neuroception correspond à un mécanisme automatique par lequel le système nerveux analyse en permanence notre environnement et notre état interne à la recherche de signaux de danger… ou de sécurité.
Ce processus est totalement inconscient. En quelques fractions de seconde, le cerveau et le système nerveux évaluent continuellement :
- l’état de tension du corps,
- la douleur,
- l’inflammation,
- les signaux digestifs,
- le ton de la voix,
- les expressions faciales,
- ou encore certains éléments de l’environnement.
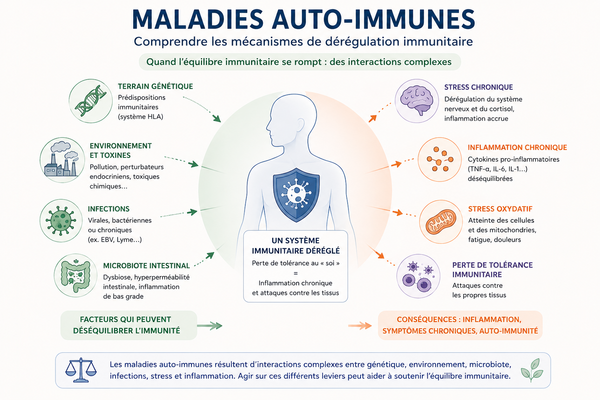
Si ce “radar” détecte un signal interprété comme une menace (qu’il s’agisse d’un stress extérieur, d’une douleur physique ou d’un signal inflammatoire interne) il active automatiquement la branche sympathique du système nerveux, sans intervention consciente de notre part (voir l'article : Maladies auto-immunes : comprendre les mécanismes de dérégulation immunitaire).
Cette réaction est normalement utile et protectrice : elle prépare l’organisme à réagir rapidement face à une contrainte ou à un danger.
Mais lorsque les signaux de stress, d’inflammation ou d’inconfort deviennent trop fréquents ou trop prolongés, ce système de détection peut progressivement perdre sa capacité à identifier correctement les signaux de sécurité et de retour au calme.
Le corps reste alors dans une logique de protection quasi permanente, maintenant un état d’alerte même lorsqu’aucun danger immédiat n’est présent. En temps normal, ce mécanisme permet pourtant une grande flexibilité physiologique : il mobilise l’énergie lorsque l’action est nécessaire, puis autorise naturellement le ralentissement et la récupération lorsque le calme revient.
Dans l’hypervigilance chronique, cette capacité d’alternance devient plus difficile.
Le système nerveux autonome perd progressivement sa flexibilité entre activation et récupération. Le “frein” parasympathique devient moins efficace et l’organisme peut alors rester bloqué dans un mode de vigilance excessive.
Cette perte de flexibilité neurovégétative contribue souvent à entretenir :
- tensions musculaires,
- sommeil léger,
- fatigue persistante,
- hypersensibilité,
- ou difficultés à réellement “redescendre”.
Le corps reste alors dans une logique de protection permanente : vigilance excessive, sommeil léger, tensions musculaires, fatigue persistante ou difficultés à réellement “redescendre”.
Le système perd progressivement sa flexibilité naturelle entre activation et récupération et l'organisme peut alors rester bloqué en mode sympathique. C’est l’hypervigilance chronique. Le système nerveux perd progressivement sa capacité à activer efficacement le frein parasympathique. On se sent alors « fatigué mais électrique », incapable de trouver un repos profond malgré l'épuisement.
L’inflammation chronique elle-même peut entretenir cette sensation de menace physiologique permanente.
5) Les conséquences de l'hypervigilance prolongée
Rester en alerte permanente a un coût physiologique élevé qui touche l'ensemble de l'organisme et réduit souvent la capacité à atteindre un sommeil profond réellement réparateur :
- Digestion : Troubles du transit, ballonnements ou spasmes (le corps privilégie les muscles au détriment des viscères).
- Sommeil : Difficultés d'endormissement ou réveils nocturnes (le cerveau reste aux aguets).
- Immunité : L'inflammation n'est plus régulée correctement, ce qui peut aggraver des terrains auto-immuns ou allergiques.
- Muscles et douleurs : tensions chroniques, sensation de crispation permanente ou douleurs diffuses.
- Mental : Irritabilité, perte de concentration et sensation de « brouillard mental » (voir l'article : Neurotransmetteurs : comprendre leur rôle dans le stress, le sommeil et les émotions).
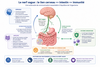
6) Le rôle pivot du Nerf Vague dans la communication
Le nerf vague ne se contente pas de porter des ordres de repos ; il est surtout un grand capteur sensoriel. Environ 80 % de ses fibres sont « sensitives » : elles informent en permanence le cerveau de l'état des organes.
Le nerf vague agit comme une immense voie de communication entre le cerveau, le système digestif et certaines voies impliquées dans l’immunité et l’inflammation.
Lorsque ces signaux deviennent durablement perturbés (stress chronique, inflammation, dysbiose, douleurs…), le cerveau peut progressivement maintenir un état d’alerte permanent, entretenant fatigue, tensions et difficultés de récupération.
Lorsque l’intestin est inflammé ou que le microbiote est perturbé (voir l'article : Axe intestin-cerveau : microbiote, stress, sommeil et émotions), certaines informations nerveuses et immunitaires peuvent contribuer à entretenir un état d’hypervigilance physiologique. Le microbiote produit lui-même de nombreux messagers chimiques capables d’influencer le système nerveux et certaines voies inflammatoires.
À l'inverse, stimuler le nerf vague (par la respiration ou certaines techniques) permet de signaler au cerveau que « tout va bien », facilitant le retour au calme indispensable au retour progressif à l’équilibre.
7) Accompagner l'équilibre neurovégétatif : soutenir le terrain
L'objectif n'est pas de « forcer » le corps au repos, mais de lui offrir des signaux de sécurité pour réactiver le mode parasympathique.
7.1) La Respiration
La respiration représente l’un des moyens les plus simples et les plus directs d’influencer le système nerveux autonome et le nerf vague.
Les respirations lentes, profondes et régulières envoient progressivement au cerveau un signal de sécurité, favorisant le ralentissement du système sympathique et le retour au calme physiologique.
Les expirations longues ou la cohérence cardiaque stimulent mécaniquement le nerf vague.
On peut prendre pour exemple « L'exercice de la "Respiration 4-8" » : pour signaler au nerf vague qu'il peut activer le frein, il faut inspirer sur 4 temps et expirer sur 8 temps. C'est l'expiration longue qui stimule les fibres vagales au niveau du diaphragme. A pratiquer pendant 3 minutes dès que l’on sente une tension monter.
7.2) La Micronutrition
Pour que le système nerveux puisse sortir de l’hypervigilance, il a besoin de cofacteurs biologiques spécifiques. La micronutrition ne remplace pas le repos, mais elle fournit les outils nécessaires pour que la cellule nerveuse puisse à nouveau fonctionner sans être en état de "surtension".
- Le Magnésium, un acteur majeur de la régulation nerveuse : C'est le pilier central de la régulation de l’excitabilité nerveuse. En cas de stress chronique, le corps "consomme" ses réserves de magnésium de manière accélérée, ce qui rend le système nerveux encore plus réactif. Une supplémentation adaptée aide à lever les tensions musculaires et facilite le retour au calme physiologique.
- Les Oméga-3 (EPA/DHA), des composants essentiels des membranes nerveuses : Le système nerveux est composé en grande partie de graisses. Les oméga-3 participent à la fluidité des membranes nerveuses, permettant une meilleure transmission des messages entre les neurones. Ils jouent également un rôle crucial dans la régulation de l’inflammation de bas grade, qui est souvent un moteur de l’hypervigilance.
- Les Vitamines du groupe B (B6, B9, B12) : Ces vitamines sont indispensables à la synthèse des neurotransmetteurs de l'apaisement, comme le GABA ou la sérotonine. Elles soutiennent également les mitochondries (impliquées dans la production d’énergie cellulaire), souvent épuisées par une activation sympathique prolongée (voir l'article : Les cellules humaines : énergie, inflammation, stress oxydatif et récupération)
- Les Acides Aminés précurseurs : Le L-Tryptophane, par exemple, est le précurseur de la sérotonine (humeur) puis de la mélatonine (sommeil). Soutenir ces voies peut aider l’organisme à retrouver un meilleur équilibre du rythme veille-sommeil et favoriser une récupération plus réparatrice.
- Le soutien de la barrière intestinale : Puisque le nerf vague informe le cerveau de l'état de l’intestin, l'utilisation de probiotiques ou de nutriments comme la L-Glutamine aide à réduire les signaux de "menace" provenant d'un système digestif inflammé.
7.3) L’Accompagnement Aromatique :
L’olfaction représente ici une voie particulièrement intéressante, car elle agit rapidement sur certaines structures émotionnelles et neurovégétatives et pour influencer le système nerveux autonome. Contrairement aux autres sens, l'odorat est directement relié au système limbique (le cerveau des émotions) sans passer par le filtre du raisonnement conscient. En respirant certaines molécules, on peut envoyer un signal de "sécurité" instantané au tronc cérébral, là où prend naissance le nerf vague.
- Le "Frein" parasympathique (Esters et Linalol) : Les huiles essentielles de Lavande vraie ou de Petit grain bigarade sont riches en acétate de linalyle. Cette molécule agit comme un apaisant du système nerveux central. En olfaction, elle favorise la baisse du rythme cardiaque et de la tension artérielle, aidant l'organisme à basculer du mode "Alerte" au mode "Repos". Ces huiles sont souvent utilisées pour accompagner et lever les spasmes liés au stress (boule au ventre, oppression thoracique).
- La régulation du terrain (Sesquiterpènes et récepteurs CB2) : Certaines huiles riches en β-caryophyllène, comme le Copaïba, le Poivre noir, l’Ylang-ylang, les feuilles de Katafray, la Maniguette ou les feuilles de Goyave accompagnent les terrains inflammatoires chroniques. Le β-caryophyllène présente des interactions avec certains récepteurs du système endocannabinoïde, notamment les récepteurs CB2 de notre système endocannabinoïde, présents sur nos cellules immunitaires et nerveuses. Il aide à moduler la réponse inflammatoire de bas grade qui maintient le système nerveux en état d'hypersensibilité (voir l'article : Douleur : comprendre les médiateurs biochimiques et l’action des huiles essentielles).
- L'ancrage et la sécurité (Sesquiterpénols et Résines) : Les huiles issues de bois ou de résines, comme l'Encens (Boswellia carterii) ou le Cèdre de l'Atlas, agissent sur la profondeur respiratoire. Elles favorisent des inspirations et expirations plus lentes, ce qui stimule mécaniquement le nerf vague au niveau du diaphragme. Elles apportent un sentiment de "contenant" et de sécurité intérieure, indispensable pour sortir de l'hypervigilance.
Le geste pratique : Pour stimuler le nerf vague, il faut privilégier l'olfaction "longue", respirer le flacon (ou une touche de parfumeur) pendant 2 minutes consécutives, en fermant les yeux et en allongeant l'expiration. Ce temps permet au système nerveux de progressivement intégrer le signal sensoriel et de ralentir l’état d’hypervigilance.
7.3) Récapitulatif des 3 priorités pour calmer l'alerte :
- Envoyer des signaux de sécurité : Via l'olfaction (Lavande, Petit grain) et la respiration longue.
- Soutenir le système nerveux : Avec du Magnésium et des Oméga-3 de qualité.
- Apaiser le signal digestif : En prenant soin de son microbiote pour que le nerf vague n'envoie plus de messages de détresse au cerveau.
À retenir
Le système nerveux autonome est notre pilote automatique. Dans un contexte de stress ou de douleur chronique, il peut rester bloqué en mode hypervigilance, empêchant toute réelle récupération. Comprendre ces mécanismes permet de réaliser que la récupération n'est pas seulement une question de volonté, mais de sécurité physiologique (voir l'article : Maladie de Lyme : pourquoi certains symptômes peuvent-ils persister ?).
Note importante : Cet article est informatif et ne remplace pas un suivi médical. L'hypervigilance chronique nécessite souvent une approche globale et pluridisciplinaire.