Maladie de Lyme : pourquoi certains symptômes peuvent-ils persister ?
Introduction
Pourquoi certaines personnes restent-elles durablement épuisées après une maladie de Lyme ? Si, dans de nombreux cas, la borréliose est diagnostiquée et traitée rapidement, d'autres patients voient leurs symptômes persister pendant des mois, voire des années. Fatigue profonde, douleurs diffuses, troubles du sommeil et "brouillard mental" (problèmes de concentration, de mémoire et un traitement plus lent de l'information) deviennent alors le quotidien.
Sans entrer dans les polémiques entourant le terme "Lyme chronique", il est néanmoins intéressant de comprendre certains mécanismes physiologiques pouvant contribuer à cette persistance symptomatique afin de mieux accompagner le terrain.
1) Une infection multi-systémique complexe
La maladie de Lyme est causée par la bactérie Borrelia burgdorferi, transmise par les tiques du genre Ixodes. Cependant, la réalité clinique est souvent plus complexe qu’une simple infection bactérienne isolée car les tiques transmettent fréquemment des co-infections (parasites, virus ou autres bactéries).
Cette complexité explique la diversité et le caractère fluctuant des symptômes touchant plusieurs systèmes tels que :
- le système nerveux et les articulations,
- les muscles et le système cardiovasculaire,
- le sommeil, la digestion et l'immunité.
2) Les mécanismes de la persistance symptomatique
Plusieurs facteurs pourraient expliquer pourquoi l'organisme ne parvient pas toujours à retrouver pleinement son équilibre après l'infection initiale.
L'inflammation de bas grade et le stress oxydatif
L'infection peut laisser place à une production chronique de cytokines inflammatoires. Ces molécules entretiennent parfois la fatigue, les douleurs et certaines formes d’hypersensibilité nerveuse.
Parallèlement, le stress oxydatif (déséquilibre entre la production de radicaux libres et les capacités antioxydantes de l’organisme) peut perturber :
- les membranes cellulaires,
- les mitochondries. Ce sont nos centrales énergétiques,
- et certains mécanismes de récupération.
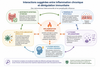
Une dysrégulation du système nerveux autonome (SNA)
Le système nerveux autonome alterne normalement entre des phases d’activation et de récupération. Chez certains patients, cet équilibre semble perturbé, avec une difficulté à revenir vers un état de repos et de récupération.
Cette hyperactivation prolongée peut se manifester par un sommeil léger et non réparateur, des palpitations et une intolérance au stress, des troubles digestifs, une fatigue dite "nerveuse", une sensation permanente d’hypervigilance.
Chez certaines personnes, plusieurs mécanismes physiologiques semblent pouvoir interagir et s’entretenir mutuellement : inflammation chronique, perturbation du système nerveux, troubles du microbiote intestinal et difficultés de récupération (cliquez sur l'image pour l'agrandir)
Cette interaction permanente entre inflammation, système nerveux, microbiote et récupération pourrait contribuer à la persistance de certains symptômes chez des patients vulnérables.
3. Pourquoi a-t-on parfois "mal partout" ?
Le phénomène de douleurs diffuses et migrantes pourrait s’expliquer en partie par une hypersensibilisation du système nerveux.
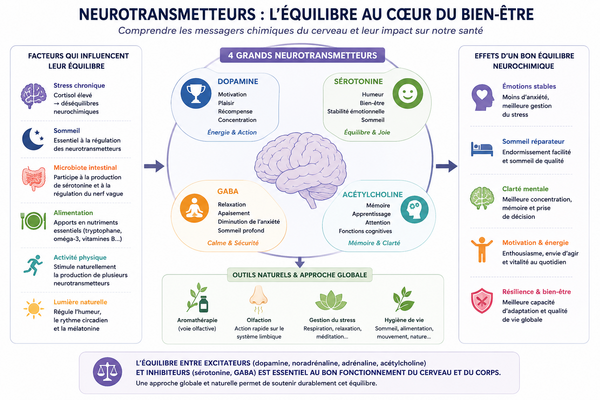
Certaines perturbations neuro-inflammatoires pourraient également influencer certains neurotransmetteurs impliqués dans l’humeur, le sommeil et la régulation de la douleur (voir l’article : Neurotransmetteurs : comprendre leur rôle dans le stress, le sommeil et les émotions ).
De même, les douleurs chroniques impliquent souvent des mécanismes de sensibilisation du système nerveux. (voir article : Comprendre les mécanismes de la douleur et l’action des huiles essentielles )
Lorsque l’inflammation devient chronique, le seuil de déclenchement de la douleur peut diminuer progressivement : les circuits nerveux deviennent alors plus réactifs.
Ces perturbations neuro-inflammatoires et neurochimiques pourraient contribuer à :
- une hypervigilance,
- une fatigue nerveuse importante,
- et une difficulté persistante à "redescendre".
Il est à noter que cette hyperactivation prolongée du système nerveux autonome présente plusieurs similitudes avec certains mécanismes observés dans le stress chronique. (voir l’article : Stress : comprendre les mécanismes et les solutions naturelles)
Le système nerveux autonome alterne normalement entre des phases d’activation et de récupération. Chez certains patients, cet équilibre semble perturbé, avec une difficulté à revenir vers un état de repos et de récupération (cliquez sur l'image pour l'agrandir)
Cette hyperactivation prolongée peut contribuer à entretenir la fatigue, les troubles du sommeil, l’hypervigilance et certaines manifestations digestives ou cardiovasculaires.
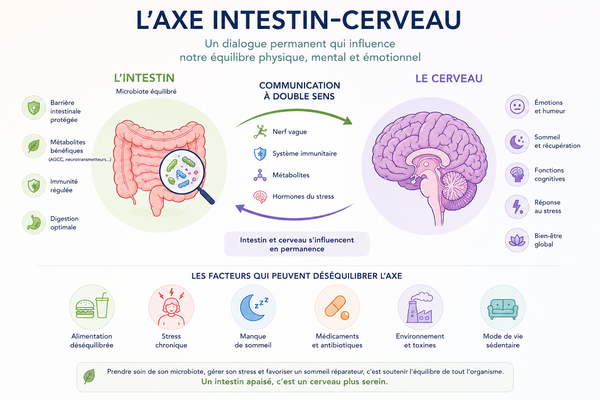
4) Microbiote et axe intestin-cerveau
L'équilibre intestinal est souvent fragilisé dans ces contextes, notamment en raison :
- des traitements antibiotiques prolongés,
- du stress chronique,
- et de l’inflammation persistante.
Une dysbiose (déséquilibre du microbiote intestinal) peut alors participer à entretenir certaines perturbations digestives, inflammatoires ou neurovégétatives via l’axe intestin-cerveau (voir l'article dédié : Axe intestin-cerveau : microbiote, stress, sommeil et émotions)
Le microbiote joue également un rôle important dans :
- certaines voies immunitaires,
- la régulation inflammatoire,
- et la production de métabolites neuroactifs impliqués dans l’équilibre nerveux.
Par ailleurs, l’inflammation chronique de bas grade semble jouer un rôle central dans de nombreux tableaux chroniques (voir l'article : L’inflammation : comprendre ce mécanisme clé… et le rôle des huiles essentielles)
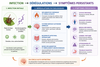
Inflammation chronique et dérégulation immunitaire
Chez certaines personnes prédisposées, les infections prolongées, l’inflammation chronique, les perturbations du microbiote intestinal ou certaines dysrégulations immunitaires pourraient également participer à une perte progressive d’équilibre du système immunitaire.
Plusieurs travaux suggèrent en effet des interactions complexes entre :
- microbiote intestinal,
- cytokines inflammatoires,
- perméabilité intestinale,
- système nerveux,
- et régulation immunitaire.
Ces mécanismes sont aujourd’hui étudiés dans différentes pathologies inflammatoires et auto-immunes, même si les liens exacts restent encore imparfaitement compris.
Certaines cytokines inflammatoires pourraient contribuer à entretenir fatigue, douleurs et hypersensibilité nerveuse (voir article : Comprendre les cytokines et les cellules : le langage secret de l’immunité)
Les interactions entre inflammation chronique, microbiote intestinal, système nerveux et régulation immunitaire semblent particulièrement complexes et interconnectées (cliquez sur l'image pour l'agrandir).
Ces différents mécanismes pourraient contribuer à entretenir certains déséquilibres inflammatoires ou neuro-immunitaires chez des personnes vulnérables.
5) La prise en charge médicale
La prise en charge médicale de la maladie de Lyme repose principalement sur l’antibiothérapie, particulièrement dans les phases précoces de la borréliose, et sur des antiparasitaires (en fonction des types de co-infection)
Dans certaines situations plus complexes ou persistantes, des traitements plus prolongés peuvent parfois être proposés par certains praticiens, avec des associations d’antibiotiques, des traitements symptomatiques (douleurs, sommeil, inflammation…) ou d’autres approches adaptées au contexte clinique individuel.
Ces traitements peuvent permettre une amélioration importante chez certains patients. Cependant, les antibiothérapies prolongées peuvent également perturber l’équilibre du microbiote intestinal, fragiliser certaines fonctions digestives ou favoriser certains déséquilibres inflammatoires chez des patients déjà vulnérables.
Cette perturbation du microbiote peut parfois contribuer :
- à des troubles digestifs,
- une fatigue persistante,
- certaines hypersensibilités,
- ou des difficultés de récupération.
C’est dans ce contexte que certaines approches complémentaires visant à soutenir le terrain, le microbiote intestinal, le sommeil, la récupération nerveuse et l’équilibre inflammatoire peuvent parfois présenter un intérêt en accompagnement du suivi médical.
Il est à noter que les troubles du sommeil entretiennent souvent la fatigue, l’hypervigilance et les difficultés de récupération (voir l’article : Sommeil : comprendre les mécanismes et les solutions naturelles)
6.1 Focus : pourquoi certains symptômes peuvent-ils persister ?
C’est l’une des grandes questions encore débattues autour des formes prolongées de la maladie de Lyme : pourquoi certaines personnes restent-elles symptomatiques malgré les traitements ?
Plusieurs hypothèses scientifiques sont actuellement étudiées.
Hypothèse 1 : “La maison dévastée”
Selon cette hypothèse, les antibiotiques auraient éliminé l’infection initiale, mais l’organisme garderait une forme de “cicatrice biologique”.
Le système immunitaire resterait activé, entretenant une inflammation de bas grade, tandis que le système nerveux autonome pourrait rester bloqué dans un état d’hypervigilance, favorisant fatigue, douleurs et troubles du sommeil.
Hypothèse 2 - persistance bactérienne : le "cambrioleur caché”
Certaines recherches suggèrent que Borrelia possède des capacités d’adaptation complexes lui permettant de survivre dans des environnements hostiles.
Dans certaines conditions expérimentales, la bactérie semble pouvoir :
- modifier sa forme,
- ralentir fortement son activité métabolique,
- ou s’intégrer dans des biofilms, structures protectrices également observées chez d’autres bactéries.
Ces mécanismes pourraient théoriquement contribuer à certaines formes de persistance ou de tolérance aux traitements, même si leur rôle exact dans les symptômes persistants chez l’humain reste encore débattu et activement étudié.
Pour mieux comprendre ces mécanismes d’adaptation, on peut utiliser une analogie simplifiée :
La forme persistante, c’est un peu comme un soldat qui enfile une armure et se met en boule pour se protéger.
Le biofilm, c’est plutôt comme si plusieurs soldats construisaient ensemble un bunker protecteur.
Le soldat peut porter son armure sans être dans un bunker. Mais lorsqu’une bactérie adopte une forme persistante à l’intérieur d’un biofilm, elle devient beaucoup plus difficile à atteindre pour le système immunitaire et les traitements.
Hypothèse 3 - débris inflammatoires “Les traces irritantes”
Même après la disparition de la bactérie, certains fragments bactériens pourraient continuer à stimuler le système immunitaire et entretenir certaines voies inflammatoires chez des personnes vulnérables.
Pourquoi l’approche du terrain reste importante
Quelle que soit l’hypothèse retenue, un point semble faire consensus : chez certaines personnes, l’organisme reste durablement perturbé par des phénomènes inflammatoires, neurovégétatifs et immunitaires.
L’objectif des approches complémentaires n’est donc pas uniquement de “cibler une bactérie”, mais aussi :
- d’aider le système nerveux à retrouver un état de récupération,
- de soutenir le microbiote intestinal,
- de limiter certaines voies inflammatoires,
- et de favoriser progressivement un retour à l’équilibre physiologique.
6) Accompagnement aromatique et moléculaire
L’objectif n’est pas de remplacer une prise en charge médicale, mais d’accompagner certains déséquilibres physiologiques de manière complémentaire et individualisée.
6.1 Fatigue nerveuse et hypervigilance
On privilégie ici des huiles essentielles riches en esters (famille biochimique souvent associée à des effets apaisants) ou en linalol, afin de favoriser :
- le relâchement nerveux,
- la détente,
- et la régulation émotionnelle.
Exemples fréquemment utilisés
- Lavande vraie (Lavandula angustifolia) : riche en acétate de linalyle, elle accompagne les états d’excitabilité nerveuse et les difficultés d’endormissement.
- Petit grain bigarade (Citrus aurantium) : souvent utilisé pour accompagner certaines tensions neurovégétatives et favoriser un retour au calme.
- Camomille romaine et Marjolaine à coquilles : intéressantes dans certains contextes d’hypervigilance, de tensions intérieures ou de fatigue nerveuse.
6.2 Douleurs diffuses et tensions
On recherche ici des molécules étudiées pour leurs propriétés anti-inflammatoires ou antalgiques locales.
Exemples fréquemment utilisés
- Gaulthérie odorante (Gaultheria fragrantissima) :très riche en salicylate de méthyle, elle est traditionnellement utilisée pour accompagner certaines douleurs musculaires et articulaires.
- Eucalyptus citronné (Eucalyptus citriodora) : riche en citronnellal, il peut accompagner certains inconforts inflammatoires.
- Copaïba (Copaifera officinalis) : contient du bêta-caryophyllène, une molécule étudiée pour ses propriétés apaisantes et modulatrices de certaines sensibilités inflammatoires chroniques.
Le choix des huiles essentielles dépend toutefois fortement :
- du terrain individuel,
- de la symptomatologie dominante,
- et des éventuelles contre-indications.
7) Micronutrition et soutien du terrain
Chez certaines personnes, la récupération nécessite également un soutien plus global du terrain métabolique et nutritionnel.
L’inflammation chronique, les troubles digestifs, le stress oxydatif, les perturbations du sommeil et l’épuisement nerveux peuvent fragiliser les capacités de récupération de l’organisme et augmenter certains besoins nutritionnels.
Par ailleurs, les traitements prolongés, les troubles du microbiote intestinal ou certaines difficultés digestives peuvent parfois limiter l’absorption correcte de certains nutriments essentiels.
L’objectif n’est pas de proposer une approche “miracle”, mais plutôt d’aider progressivement l’organisme à retrouver davantage de stabilité physiologique, de récupération et de résilience.
Selon les situations, plusieurs axes peuvent être discutés :
- soutien mitochondrial et énergétique,
- correction de certaines carences nutritionnelles,
- magnésium pour le système nerveux et la récupération,
- oméga-3 pour accompagner certaines voies inflammatoires,
- soutien du microbiote intestinal,
- accompagnement de la barrière intestinale,
- ou soutien digestif et hépatique doux.
Chez certaines personnes, ces approches peuvent également contribuer à améliorer :
- la qualité du sommeil,
- la tolérance au stress,
- la récupération nerveuse,
- ou certaines manifestations digestives et inflammatoires.
Comme pour l’aromathérapie, l’approche doit rester progressive, individualisée et adaptée à la sensibilité de chaque personne.
A retenir
- La maladie de Lyme est une pathologie multi-systémique complexe.
- Certains symptômes persistants pourraient impliquer une inflammation chronique, un stress oxydatif et une dysrégulation du système nerveux.
- Les troubles du sommeil, l’hypervigilance et les douleurs diffuses sont fréquemment observés chez certains patients.
- Le microbiote intestinal et l’axe intestin-cerveau peuvent également jouer un rôle dans la récupération.
- L’approche doit rester progressive et individualisée, en évitant les protocoles trop agressifs chez les patients hypersensibles.
Derrière la diversité des symptômes, ces tableaux chroniques rappellent à quel point inflammation, système nerveux, immunité et microbiote intestinal restent profondément interconnectés.
La récupération nécessite souvent du temps, de la progressivité et une approche individualisée du terrain.
Attention : cet article constitue une base de compréhension physiologique. Il ne remplace en aucun cas un suivi médical spécialisé indispensable au diagnostic et à la prise en charge de la borréliose.
© Guy Berlin - Aromatologue