Axe intestin-cerveau : microbiote, stress, sommeil et émotions
Introduction
On a longtemps considéré le cerveau comme le principal centre de commande de nos émotions, de notre stress et de notre sommeil. Pourtant, les recherches récentes montrent que notre équilibre nerveux dépend aussi fortement de ce qui se passe dans l’intestin.
L’intestin n’est pas seulement un organe digestif. Il abrite un écosystème complexe, le microbiote intestinal, composé de milliards de micro-organismes capables d’influencer l’immunité, l’inflammation, la production de certaines molécules et la communication avec le système nerveux. Votre extrait rappelle d’ailleurs que le microbiote intestinal joue des rôles digestifs, trophiques, immunitaires, défensifs, mais aussi émergents dans l’axe cerveau-intestin.
Cet échange permanent entre intestin, microbiote, système immunitaire et cerveau porte un nom : l’axe intestin-cerveau.
Comprendre cet axe permet de mieux saisir pourquoi un déséquilibre digestif peut parfois s’accompagner de fatigue, d’anxiété, de troubles du sommeil, de brouillard mental ou d’hypersensibilité émotionnelle.
1) Le microbiote intestinal : un écosystème vivant au cœur de notre équilibre
Le microbiote intestinal correspond à l’ensemble des micro-organismes vivant dans l’intestin : bactéries, levures, champignons, virus et autres micro-organismes. Il ne s’agit pas d’un simple “amas de bactéries”, mais d’un véritable écosystème en interaction permanente avec notre organisme.
Le microbiote intestinal participe notamment :
- à la digestion et à la fermentation des aliments,
- à la production d’acides gras à chaîne courte,
- à la synthèse de certaines vitamines,
- à la maturation de la muqueuse intestinale,
- à l’effet barrière contre les pathogènes,
- à la modulation immunitaire,
- et à la communication avec le cerveau.
Lorsque cet écosystème est équilibré, on parle de symbiose.
Lorsqu’il se déséquilibre, on parle de dysbiose, définit comme un déséquilibre de la flore intestinale : ce n’est pas la présence d’une bactérie isolée qui compte, mais l’équilibre global des colonies intestinales.
De nombreux facteurs du mode de vie moderne peuvent progressivement perturber l’équilibre du microbiote intestinal et favoriser une dysbiose (cliquez sur l'image pour l'agrandir).
Ces facteurs n’agissent généralement pas de manière isolée. C’est souvent leur accumulation au fil du temps qui fragilise progressivement l’écosystème intestinal et favorise un terrain inflammatoire.
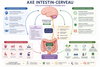
2) L’axe intestin-cerveau : une communication à double sens
L’axe intestin-cerveau désigne l’ensemble des voies de communication entre :
- le microbiote intestinal,
- la muqueuse intestinale,
- le système immunitaire,
- le système nerveux entérique,
- le nerf vague,
- les hormones du stress,
- et le cerveau.
Les travaux scientifiques décrivent cette communication comme bidirectionnelle : le cerveau influence l’intestin, mais l’intestin influence aussi le cerveau. Les grandes voies impliquées comprennent notamment le nerf vague, le système immunitaire, le métabolisme du tryptophane et les métabolites produits par le microbiote.
C’est ce qui explique pourquoi :
- le stress peut modifier le transit,
- une émotion forte peut provoquer des douleurs abdominales,
- une dysbiose peut favoriser une inflammation de bas grade,
- et certains troubles digestifs peuvent s’accompagner de fatigue, d’anxiété ou de troubles du sommeil.
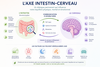
Comprendre l’axe intestin-cerveau
L’axe intestin-cerveau repose sur une communication permanente entre le microbiote, l’intestin, le système immunitaire, le système nerveux et le cerveau.
Le schéma ci-dessous illustre les principales voies de communication impliquées dans cet équilibre complexe (cliquez sur l'image pour l'agrandir) :
Un déséquilibre du microbiote, un stress chronique ou une inflammation persistante peuvent perturber cet axe et influencer progressivement le sommeil, l’équilibre émotionnel, la digestion et certaines fonctions cognitives.
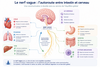
3) Le nerf vague : l’autoroute entre intestin et cerveau
Le nerf vague est l’un des grands acteurs de l’axe intestin-cerveau. Il relie le cerveau à de nombreux organes, dont le cœur, les poumons, le foie et le tube digestif.
Le nerf vague constitue l’une des principales voies de communication entre le cerveau et les organes digestifs. Il participe également à la régulation du cœur, de la respiration et de certaines réponses inflammatoires.
Cette communication permanente explique pourquoi le stress, le sommeil, la respiration, le rythme cardiaque et la digestion restent profondément interconnectés.
Le nerf vague participe au système parasympathique, c’est-à-dire au système de récupération, de digestion, de réparation et de retour au calme.
Lorsqu’il fonctionne bien, il favorise :
- une meilleure digestion,
- une meilleure régulation du rythme cardiaque,
- une meilleure récupération après le stress,
- une meilleure stabilité émotionnelle,
- et une diminution de l’hyperactivation nerveuse.
À l’inverse, un stress chronique, une inflammation persistante ou une dysbiose peuvent perturber cette communication. Le cerveau reçoit alors davantage de signaux d’alerte, ce qui peut entretenir anxiété, irritabilité, fatigue ou sommeil fragmenté.
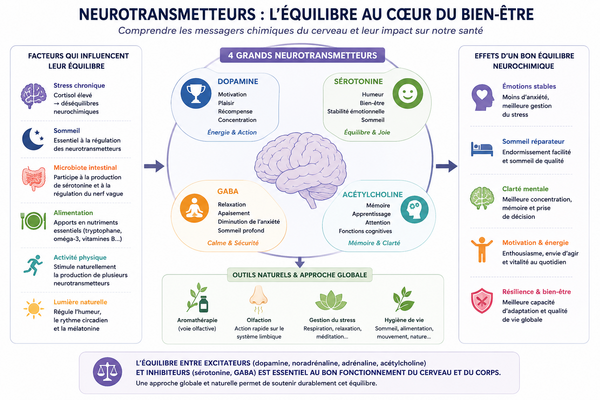
4) Microbiote et neurotransmetteurs : un lien indirect mais essentiel
Le microbiote ne “fabrique” pas directement notre humeur comme un interrupteur magique. Mais il influence plusieurs voies impliquées dans l’équilibre neurochimique.
Certaines bactéries intestinales peuvent produire ou moduler des molécules proches de neurotransmetteurs, comme le GABA, la dopamine ou la sérotonine.
Les recherches montrent aussi que le microbiote peut influencer le métabolisme du tryptophane, précurseur de la sérotonine, ainsi que plusieurs voies liées à la régulation émotionnelle.
Il faut toutefois rester précis : la sérotonine produite dans l’intestin ne traverse pas directement la barrière hémato-encéphalique pour devenir sérotonine cérébrale. En revanche, l’intestin influence le terrain global : disponibilité du tryptophane, inflammation, immunité, perméabilité intestinale, messages envoyés par le nerf vague.
C’est donc moins une action directe qu’un réseau d’influences biologiques.
5) Stress chronique, cortisol et barrière intestinale
Le stress chronique est l’un des grands perturbateurs de l’axe intestin-cerveau.
Lorsqu’il devient durable, il peut modifier :
- la motricité intestinale,
- les sécrétions digestives,
- la composition du microbiote,
- l’immunité intestinale,
- et la perméabilité de la muqueuse.
Le stress fait partie des facteurs influençant la dysbiose intestinale. Il indique aussi que le stress chronique augmente le cortisol, susceptible de fragiliser la muqueuse intestinale. Le cortisol élevé réduit aussi la production de mucus protecteur, ce qui expose physiquement les parois aux bactéries. Cela renforce l'idée que le stress n'est pas "que dans la tête" mais a un impact mécanique sur la digestion.
C’est ici que peut apparaître un cercle vicieux :
- Le stress perturbe l’intestin.
- L’intestin devient plus inflammatoire.
- La barrière intestinale se fragilise.
- Le système immunitaire s’active davantage.
- Le cerveau reçoit davantage de signaux d’alerte.
- Le stress, l’anxiété ou la fatigue s’entretiennent.
C’est pourquoi, dans une approche globale, on ne peut pas séparer totalement stress, digestion, immunité et équilibre nerveux.
6) Hyperperméabilité intestinale : quand la barrière devient moins sélective
La muqueuse intestinale joue un rôle de filtre. Elle doit laisser passer les nutriments utiles, tout en limitant le passage de substances indésirables.
La cohésion de l’épithélium intestinal repose notamment sur les jonctions serrées et les jonctions adhérentes, qui participent à la séparation entre le milieu intérieur et le contenu intestinal.
Lorsque cette barrière est fragilisée, la perméabilité intestinale peut augmenter. Des fragments bactériens, des molécules alimentaires mal digérées ou des substances inflammatoires peuvent alors stimuler plus fortement le système immunitaire.
Même si certains mécanismes restent encore en cours d’étude, les recherches suggèrent qu’une altération durable de la barrière intestinale pourrait participer à certaines réactions inflammatoires systémiques.
Plusieurs conséquences possibles sont associées à l’hyperperméabilité intestinale, dont des troubles digestifs, cutanés, immunitaires, articulaires, de l’humeur, de l’asthme ou de la fatigue chronique inexpliquée.
Sur le plan de l’axe intestin-cerveau, l’enjeu est majeur : une barrière intestinale fragilisée peut entretenir une inflammation de bas grade, elle-même susceptible d’influencer le cerveau, les neurotransmetteurs, la fatigue et la stabilité émotionnelle.
La muqueuse intestinale agit comme une barrière sélective. Lorsqu’elle est fragilisée, certaines jonctions entre les cellules intestinales peuvent devenir moins efficaces, favorisant une stimulation accrue du système immunitaire.
Les mécanismes exacts restent complexes et multifactoriels, mais les recherches suggèrent qu’une altération durable de la barrière intestinale pourrait participer à certains états inflammatoires et à des perturbations de l’axe intestin-cerveau.
7) Inflammation intestinale et cerveau : le rôle du système immunitaire
L’intestin est l’un des plus grands organes immunitaires du corps.
Le système immunitaire intestinal représente une part majeure de nos défenses et doit apprendre à distinguer ce qui est utile ou tolérable (aliments, bactéries amies) de ce qui est potentiellement dangereux.
Lorsque le microbiote est déséquilibré ou que la barrière intestinale est fragilisée, le système immunitaire peut être davantage sollicité.
Cela peut favoriser :
- une production accrue de cytokines inflammatoires,
- une activation immunitaire de bas grade,
- une perturbation de la tolérance alimentaire,
- une fatigue persistante,
- et une sensibilité accrue au stress.
Les recherches actuelles montrent que l’immunité représente une voie majeure de communication entre microbiote et cerveau, notamment via l’inflammation et les mécanismes neuro-immunitaires.
Autrement dit, l’intestin ne parle pas seulement au cerveau par les nerfs. Il lui parle aussi par l’immunité.
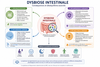
Une dysbiose intestinale persistante peut progressivement influencer plusieurs grands équilibres physiologiques : digestion, immunité, inflammation, métabolisme et système nerveux. Le schéma suivant résume quelques déséquilibres fréquemment associés à une perturbation durable du microbiote intestinal :
Ces associations restent complexes et multifactorielle. La dysbiose n’est généralement pas une cause unique, mais un facteur pouvant participer à certains déséquilibres selon le terrain individuel, le mode de vie et le contexte inflammatoire.
8) Les acides gras à chaîne courte : des métabolites protecteurs
Un microbiote équilibré, nourri par des fibres végétales variées, produit des acides gras à chaîne courte ou AGCC, notamment :
- le butyrate,
- l’acétate,
- le propionate.
Ces molécules sont issues de la fermentation des fibres par certaines bactéries intestinales. Elles jouent un rôle important pour la muqueuse intestinale, l’immunité, l’inflammation et probablement certaines voies de communication avec le cerveau.
Les recherches récentes montrent que les AGCC participent à l’axe intestin-cerveau et peuvent influencer la fonction cérébrale par des voies métaboliques, immunitaires et inflammatoires.
Le butyrate est particulièrement intéressant car il contribue au bon fonctionnement de la barrière intestinale et à la modulation de l’inflammation.
C’est une des raisons pour lesquelles une alimentation riche en végétaux, fibres, légumineuses, légumes, fruits, oléagineux et aliments peu transformés (exemples : ail, oignon, poireau, bananes peu mûres) constitue l’un des leviers fondamentaux de l’équilibre intestin-cerveau.
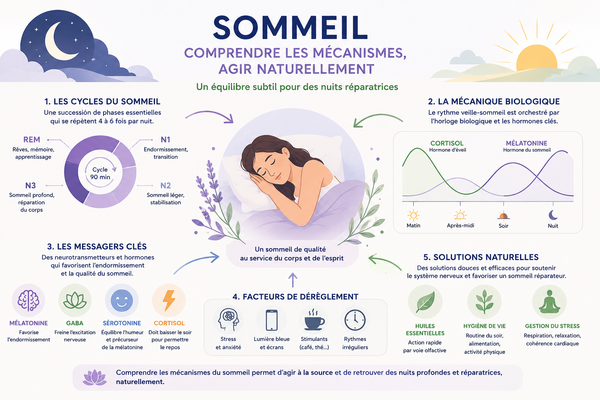
9) Axe intestin-cerveau et sommeil
Le sommeil dépend de nombreux facteurs :
- rythme circadien, mélatonine, GABA, sérotonine, cortisol, température corporelle, inflammation, glycémie, stress et état digestif.
Un microbiote déséquilibré peut influencer le sommeil par plusieurs mécanismes :
- inconfort digestif nocturne,
- inflammation de bas grade,
- perturbation du tryptophane,
- activation du système nerveux,
- production modifiée de métabolites,
- interaction avec le rythme circadien.
À l’inverse, un mauvais sommeil peut lui-même perturber le microbiote. L’axe intestin-cerveau fonctionne donc dans les deux sens : l’intestin influence le sommeil, mais le sommeil influence aussi l’intestin.
Cela explique pourquoi certaines personnes voient leurs troubles digestifs s’aggraver lors de périodes de stress ou d’insomnie, tandis que d’autres observent un meilleur confort digestif quand leur sommeil se régularise.
10) Axe intestin-cerveau et émotions
Les émotions ne sont pas uniquement “dans la tête”. Elles reposent sur une interaction permanente entre le cerveau, le corps, le système nerveux autonome, les hormones, l’immunité et l’intestin.
Une dysbiose ou une inflammation intestinale peuvent contribuer à :
- une irritabilité accrue,
- une anxiété plus présente,
- une hypersensibilité émotionnelle,
- une baisse de motivation,
- une fatigue mentale,
- un brouillard cognitif.
On peut également associer à l’hyperperméabilité les symptômes suivants : des troubles de l’humeur, la dépression ou l’anxiété, ainsi qu’une fatigue chronique inexpliquée.
Il ne s’agit pas de dire que l’intestin “cause” à lui seul les troubles émotionnels.
Mais il peut devenir un facteur d’entretien ou d’aggravation lorsqu’il existe un terrain inflammatoire, une dysbiose, une mauvaise digestion, des hypersensibilités alimentaires ou un stress chronique.
11) Que peut-on faire pour soutenir l’axe intestin-cerveau ?
L’accompagnement de l’axe intestin-cerveau repose d’abord sur les grands piliers de terrain.
11.1 L’alimentation
L’objectif est de nourrir les bactéries bénéfiques, de réduire les facteurs irritants et de soutenir la muqueuse intestinale.
Les axes principaux sont :
- augmenter progressivement les fibres végétales selon tolérance,
- privilégier les légumes, légumineuses, fruits, céréales complètes adaptées,
- intégrer des aliments fermentés si bien tolérés,
- limiter les aliments ultra-transformés,
- réduire l’excès de sucre,
- identifier les aliments mal tolérés,
- soutenir une digestion correcte.
Une alimentation trop carnée, trop sucrée ou déséquilibrée peut modifier l’équilibre du microbiote intestinal et jouer un rôle dans la dysbiose.
11.2 La gestion du stress
Le stress chronique est un facteur majeur de perturbation intestinale.
Le travail sur le système nerveux autonome est donc essentiel.
Les outils possibles :
- respiration lente,
- cohérence cardiaque,
- relaxation,
- marche,
- exposition à la lumière naturelle,
- sommeil régulier,
- pauses dans la journée,
- activité physique adaptée,
- lien social,
- contact avec la nature.
L’objectif est de réactiver progressivement le système parasympathique, favorable à la digestion, à la réparation et au retour au calme.
11.3 La micronutrition
Dans ce domaine, la micronutrition est souvent plus centrale que les huiles essentielles. Selon les besoins individuels, on peut réfléchir à :
- glutamine,
- zinc,
- vitamine D,
- oméga-3,
- magnésium,
- polyphénols,
- probiotiques ciblés,
- prébiotiques,
- enzymes digestives,
- soutien hépatique doux,
- correction des carences.
Il est important de combler les carences en nutriments et micronutriments indispensables à la construction de la muqueuse et à l’activité enzymatique, avec vitamines, acides aminés, minéraux, antioxydants et enzymes digestives.
11.4 Les huiles essentielles : un rôle d’accompagnement, pas de remplacement
Les huiles essentielles ne remplacent pas les fondements de l’équilibre intestinal : alimentation, fibres, sommeil, gestion du stress, activité physique, correction des carences et soutien de la muqueuse.
Elles peuvent toutefois avoir un rôle d’accompagnement, notamment :
- par la voie olfactive, pour soutenir l’apaisement nerveux. La voie olfactive peut contribuer à favoriser un état d’apaisement et une activation du système parasympathique..
- par leur action sur le stress et le système nerveux autonome,
- par certaines propriétés anti-inflammatoires,
- par une action digestive ou carminative,
- ou par un soutien ponctuel en cas de déséquilibre microbien, avec prudence.
Certaines huiles essentielles peuvent être intéressantes dans cet univers, selon les situations :
- Lavande vraie : apaisement, stress, sommeil.
- Petit grain bigarade : tension nerveuse, système autonome.
- Camomille romaine : hypersensibilité nerveuse, spasmes, émotionnel.
- Basilic exotique : spasmes digestifs, tensions abdominales. Sa molécule principale, l’estragole, est traditionnellement utilisé pour ses propriétés antispasmodiques digestives et son action relaxante sur certains muscles lisses.
- Cardamome : digestion, confort digestif.
- Gingembre : digestion lente, nausées. Le gingembre est traditionnellement utilisé pour soutenir le confort digestif et possède des propriétés anti-inflammatoires étudiées.
- Ciste ladanifère : intérêt traditionnel sur les tissus, les muqueuses et les terrains inflammatoires, mais à formuler avec prudence.
- Tea tree / Origan compact : à réserver à des contextes précis, encadrés, car l’objectif n’est pas de “désinfecter” l’intestin ni de perturber davantage le microbiote.
Par exemple, en 2 minutes de respiration consciente de la Lavande Vraie ou du Petit grain bigarade, on peut favoriser un état de détente propice à la digestion et au retour au calme, qui, par ricochet, calme les tensions intestinales.
Le point essentiel est de ne pas réduire l’axe intestin-cerveau à une logique anti-microbienne.
Un microbiote équilibré ne se construit pas en “éliminant” massivement, mais en restaurant un écosystème.
12) À retenir
L’axe intestin-cerveau montre que notre équilibre émotionnel ne dépend pas uniquement du cerveau.
Il dépend aussi :
- du microbiote,
- de la muqueuse intestinale,
- de l’inflammation,
- du système immunitaire,
- du nerf vague,
- du sommeil,
- du stress,
- de l’alimentation,
- et du mode de vie.
Un déséquilibre intestinal peut donc participer à un état de fatigue, d’anxiété, de sommeil perturbé ou de brouillard mental. À l’inverse, soutenir l’intestin peut devenir un levier important pour accompagner l’équilibre nerveux.
Cette approche ne remplace jamais une prise en charge médicale lorsqu’elle est nécessaire.
Mais elle permet de mieux comprendre pourquoi, dans une vision globale, digestion, stress, sommeil, immunité et émotions sont profondément liés.
Conclusion
L’axe intestin-cerveau est l’un des grands modèles modernes permettant de relier microbiote, inflammation, système nerveux et équilibre émotionnel.
Il nous rappelle que le stress n’est pas seulement psychologique, que les troubles digestifs ne sont pas seulement locaux, et que le sommeil ne dépend pas uniquement du cerveau.
Dans cette approche globale, les huiles essentielles peuvent avoir une place intéressante, notamment par leur action sur le stress, l’olfaction, le confort digestif ou l’inflammation. Mais elles doivent rester intégrées dans une stratégie plus large, où l’alimentation, la micronutrition, le sommeil, l’activité physique et la régulation du système nerveux autonome occupent une place centrale.
L’intestin n’est donc pas seulement un organe digestif : c’est un véritable carrefour entre notre immunité, notre système nerveux et notre équilibre émotionnel.
Pour aller plus loin
Consultez les articles suivants :
- Neurotransmetteurs : comprendre leur rôle dans le stress, le sommeil et les émotions
- Stress : comprendre les mécanismes et les solutions naturelles
- Sommeil : comprendre les mécanismes et les solutions naturelles
- Comprendre les cytokines et le langage de l’immunité
- L’olfactothérapie : le pouvoir des molécules au cœur du cerveau émotionnel