L’inflammation : comprendre ce mécanisme clé… et le rôle des huiles essentielles
L’inflammation est souvent à l’origine des douleurs du quotidien, qu’elles soient musculaires, articulaires ou digestives. Derrière ce phénomène se cache une cascade de réactions biologiques impliquant de nombreux médiateurs chimiques. Comprendre ce mécanisme est essentiel pour agir efficacement, notamment avec des approches naturelles comme les huiles essentielles, qui peuvent moduler ces processus à différents niveaux.
Rougeur, chaleur, gonflement, sensation d’inconfort… Ces manifestations sont souvent perçues comme des ennemis à abattre au plus vite. Pourtant, elles traduisent un phénomène biologique fondamental : l’inflammation est un mécanisme de défense indispensable à notre survie. Sans elle, l’organisme serait incapable de réagir face à une agression, de se défendre contre des intrus ou de réparer ses propres tissus après une lésion.
Le défi pour notre santé n’est donc pas l’existence de l’inflammation, mais sa dérégulation.
1) Qu’est-ce que l’inflammation ? Une réponse vitale
L’inflammation est une réponse biologique complexe déclenchée par les tissus vivants et vascularisés lorsqu’ils sont confrontés à une agression. Cette agression peut prendre des formes multiples :
- Physique : un choc thermique (chaud ou froid), un traumatisme mécanique ou des rayonnements.
- Chimique : l'exposition à des toxines ou à des substances irritantes.
- Microbienne : l'intrusion de bactéries, de virus, de champignons ou de parasites.
- Immunitaire : une réaction excessive de l'organisme, comme dans le cas des allergies ou des hypersensibilités.
L’inflammation est une réponse des tissus vivants, vascularisés
Pour comprendre comment cette agression se transforme en signal perçu par le cerveau, consultez l'article dédié aux mécanismes de la douleur : "Comprendre les mécanismes de la douleur et l’action des huiles essentielles".
Pour comprendre pleinement ce mécanisme, il est essentiel de le replacer dans un système plus global : celui de l’immunité
L’inflammation mobilise les forces de notre système immunitaire selon deux lignes de défense complémentaires :
- L’immunité innée : Elle constitue notre première ligne de défense. Immédiate et non spécifique, elle se déploie de la même manière quel que soit l'agresseur.
- L’immunité adaptative : Plus lente à se mettre en place, elle est cependant extrêmement ciblée et possède une "mémoire" permettant une réaction plus efficace lors d'une rencontre ultérieure avec le même agent pathogène.
Ainsi, l'inflammation agit comme le véritable point de rencontre entre l’immunité et la réparation tissulaire
2) Les signes caractéristiques : le langage du corps
Cette réponse biologique, bien que complexe, se manifeste de manière très concrète au niveau des tissus. Depuis l’Antiquité, la médecine identifie l'inflammation par quatre signes cliniques majeurs qui ne sont jamais le fruit du hasard:
- La rougeur (rubor) et la chaleur (calor) : Elles traduisent une vasodilatation, c'est-à-dire un afflux de sang vers la zone lésée pour acheminer les renforts cellulaires.
- Le gonflement (tumor) : Appelé aussi œdème, il résulte du passage de plasma sanguin vers les tissus.
- L'inconfort (dolor) : Cette sensation désagréable est le signal d'alerte envoyé au cerveau.
Chacun de ces signes témoigne de l'activation active de nos systèmes de défense.
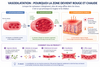
3) Les 5 étapes de la cascade inflammatoire
Mais derrière ces manifestations visibles se cache un enchaînement de mécanismes extrêmement précis et coordonnés. Lorsqu'un tissu est agressé, un protocole strict se met en place pour assurer le retour à l'équilibre, schématisé en 5 étapes :
De l’activation cellulaire à la réparation des tissus, l’inflammation suit un enchaînement précis et coordonné. Chaque étape prépare la suivante afin d’éliminer l’agression et restaurer l’équilibre (Cliquez sur l’image pour l’agrandir).
Etape 1. Activation cellulaire
Les cellules résidentes détectent le danger et lancent le signal d'alerte.
Etape 2. Libération de messagers chimiques
Des molécules comme les cytokines, les prostaglandines ou l’histamine sont libérées pour amplifier la réaction et "appeler à l'aide".
L’histamine, les cytokines et les prostaglandines agissent ensemble pour déclencher, organiser et amplifier la réponse inflammatoire. Leur équilibre conditionne l’efficacité de la réaction (Cliquez sur l’image pour l’agrandir).
Etape 3. Vasodilatation
Les vaisseaux s'ouvrent pour faciliter le transport des secours.
L’élargissement des vaisseaux sanguins augmente l’afflux de sang dans la zone concernée, ce qui explique la rougeur et la sensation de chaleur (Cliquez sur l’image pour l’agrandir).
Etape 4. Recrutement immunitaire
Les globules blancs (macrophages, polynucléaires neutrophiles) arrivent en renfort pour éliminer les agresseurs et nettoyer les débris cellulaires.
Les globules blancs traversent la paroi des vaisseaux pour rejoindre la zone agressée. Cette étape est essentielle pour éliminer les agents pathogènes et initier la réparation (Cliquez sur l’image pour l’agrandir).
Etape 5. Réparation
Une fois le nettoyage terminé, les tissus se reconstruisent et l’inflammation s'éteint naturellement.
Pour mieux comprendre ce qui se joue à l’intérieur de cette cascade, il est utile de s’arrêter sur les principaux messagers chimiques impliqués.
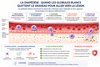
3.1) Les trois grands messagers de l’inflammation
Lorsqu’un tissu est agressé, les cellules présentes sur place ne se contentent pas de “constater” le problème : elles communiquent immédiatement entre elles grâce à des messagers chimiques.
Parmi les plus importants, on retrouve notamment les cytokines, les prostaglandines et l’histamine.
Ces molécules jouent un rôle central dans le déclenchement, l’amplification et la régulation de la réaction inflammatoire.
Les cytokines : les messagers de coordination
Les cytokines sont de petites protéines de signalisation produites par de nombreuses cellules immunitaires.
Leur rôle est de transmettre l’alerte et d’organiser la réponse. Certaines attirent les cellules de défense sur la zone concernée, d’autres amplifient la réaction et d’autres encore contribuent à la freiner lorsque la situation revient à l’équilibre.
On peut les voir comme des messages de coordination entre les différentes cellules du système immunitaire.
Les prostaglandines : les amplificateurs locaux
Les prostaglandines sont des molécules produites localement à partir des lipides membranaires.
Elles participent notamment à la vasodilatation, à la sensibilisation des capteurs et à l’amplification locale du signal inflammatoire.
Elles agissent un peu comme des amplificateurs, en rendant la zone plus réactive et plus sensible.
L’histamine : le signal d’ouverture
L’histamine est libérée rapidement, en particulier par certaines cellules comme les mastocytes.
Elle joue un rôle important dans les premières phases de l’inflammation :elle favorise la dilatation des vaisseaux, elle augmente leur perméabilité et elle facilite ainsi l’arrivée des cellules immunitaires sur la zone agressée.
On peut la voir comme un signal d’ouverture, qui prépare le terrain à l’intervention des défenses.
Pourquoi c'est important de comprendre le rôle de ces messagers
Ces trois types de messagers n’agissent pas isolément.
Ils participent ensemble à une réaction coordonnée :
- l’histamine ouvre le passage,
- les cytokines organisent la mobilisation,
- les prostaglandines amplifient localement la réponse.
Cette compréhension permet de mieux identifier les points d’intervention possibles et à quels niveaux certaines huiles essentielles peuvent intervenir pour accompagner la régulation de l’inflammation.
Cette orchestration fine entre les différents messagers montre que l’inflammation n’est pas un phénomène désorganisé, mais une réponse structurée et régulée.
C’est précisément cette organisation qui ouvre la voie à certaines approches d’accompagnement.
Les huiles essentielles, grâce à leur richesse moléculaire, n’agissent pas de manière uniforme : elles peuvent interagir avec ces mécanismes en modulant certains médiateurs ou en influençant la réponse de l’organisme.
Comprendre le rôle de ces messagers permet ainsi de mieux saisir comment et pourquoi l’aromathérapie peut accompagner la régulation de l’inflammation.
Ce qu’il faut retenir
L’inflammation est un processus organisé en plusieurs étapes, dont chacune peut être influencée.
Ce mécanisme, lorsqu’il fonctionne correctement, est parfaitement contrôlé. Mais dans certaines situations, il peut se dérégler et cet équilibre peut se rompre.
4) Le danger de l'inflammation persistante
L’inflammation est normalement un processus temporaire et protecteur. Elle devient problématique lorsqu’elle persiste dans le temps, qu'elle est mal régulée ou qu'elle devient disproportionnée par rapport à l'agression initiale. On parle alors d’inflammation persistante, dont les conséquences peuvent être lourdes : perturbations profondes des tissus, déséquilibres fonctionnels et installation d'inconforts chroniques.
5) La réponse de l'aromathérapie : moduler plutôt que bloquer
C’est dans ce contexte que certaines approches naturelles peuvent trouver leur place.
Les huiles essentielles ne doivent pas être perçues comme de simples interrupteurs "anti". Leur richesse moléculaire leur permet d’intervenir avec nuance à différents niveaux du processus inflammatoire :
Modulation des médiateurs chimiques
Certaines molécules aromatiques influencent directement la production de cytokines ou de prostaglandines. Elles aident l'organisme à réguler l'intensité de sa propre réponse, évitant ainsi l'emballement du système.
Action sur les capteurs et la perception
Comme nous l'avons vu dans nos articles précédents, certaines huiles agissent sur les récepteurs sensoriels (comme les fameux TRP). En modifiant la perception locale, elles changent la réponse globale du corps face à l'agression. On peut comparer l’inflammation à un amplificateur : elle augmente l’intensité du signal. En la modulant, on diminue naturellement cette amplification.
NB : Ces récepteurs TRP sont de véritables sentinelles moléculaires. Pour les lecteurs souhaitant approfondir la biochimie de ces capteurs, il existe un article complet qui leur sont dédiés : Focus Scientifique : Les capteurs du signal et les mécanismes de modulation
Équilibre et récupération
Au-delà de la zone lésée, l'aromathérapie participe à la régulation nerveuse et favorise le retour à l'équilibre global (homéostasie), facilitant ainsi une réparation de qualité
6) Les molécules emblématiques de la régulation
L’inflammation ne se limite pas à une réaction locale : elle constitue souvent le point de départ du signal douloureux.
En sensibilisant les nocicepteurs et en facilitant l’activation de récepteurs comme les canaux TRP, elle participe directement à la genèse et à l’amplification de la douleur. Ces mécanismes sont détaillés dans l’article : Focus Scientifique : Les capteurs du signal et les mécanismes de modulation.
Certaines molécules aromatiques jouent un rôle clé dans la régulation de l’inflammation en agissant sur différents mécanismes biologiques.
Le tableau ci-dessous en présente quelques exemples représentatifs.
| Molécule | Action principale | Effet sur l’inflammation |
|---|---|---|
| 1,8-cinéole | Modulation de NF-κB | ↓ cytokines, ↓ inflammation globale |
| Eugénol | Inhibition partielle de NF-κB | ↓ médiateurs inflammatoires |
| Trans-anéthole | Modulation de NF-κB | ↓ réponse inflammatoire |
| Citrals (géranial, néral) | Réduction de l’activation de NF-κB | ↓ inflammation et sensibilisation |
| β-caryophyllène | Activation CB2 | ↓ inflammation (voie endocannabinoïde) |
| Linalol | Modulation GABA + anti-inflammatoire | ↓ inflammation + ↓ perception |
Comme cela est expliqué dans l'article mentionné ci-dessus, le β-caryophyllène agit comme un "cannabinoïde-like" en se fixant sur les récepteurs CB2 pour réguler l'inflammation en profondeur.
Conclusion : une approche globale et cohérente
L’inflammation est un mécanisme intelligent et protecteur. L’enjeu n'est pas de la supprimer systématiquement, mais de la réguler lorsqu'elle perd son efficacité ou sa limite temporelle.
Dans cette optique, l’aromathérapie est un outil complémentaire précieux, qui doit s'intégrer dans une hygiène de vie globale incluant une alimentation anti-inflammatoire, une activité physique adaptée et un équilibre émotionnel préservé
L'accompagnement en aromathérapie permet justement de définir quelle molécule est la plus adaptée à votre terrain et à la nature de votre inflammation. N'hésitez pas à demander conseil pour une approche personnalisée.
Mieux comprendre ces mécanismes, c’est déjà faire un pas vers une meilleure régulation.
Pour aller plus loin
Pour aller plus loin dans la compréhension du confort naturel, vous pouvez consulter :
- Focus Scientifique : Les capteurs du signal et les mécanismes de modulation de la douleur
- Comprendre les mécanismes de la douleur et l’action des huiles essentielles
- Douleur : comprendre les médiateurs biochimiques et l’action des huiles essentielles
© Guy Berlin - Aromatologue