La Voie Th17 : sentinelle des muqueuses et pivot de l'inflammation chronique
Certaines réponses immunitaires protègent nos muqueuses au quotidien… mais peuvent aussi devenir la source d’une inflammation chronique lorsqu’elles se dérèglent.
Alors que la voie Th1 cible les pathogènes intracellulaires et que la voie Th2 est impliquée dans les réponses allergiques et antiparasitaires, la voie Th17 constitue une stratégie spécialisée dans la protection des interfaces de l’organisme — muqueuses digestive, respiratoire et cutanée — contre les bactéries extracellulaires et les champignons.
Les voies Th correspondent à différents profils d’activation des lymphocytes T auxiliaires. Pour comprendre leur origine, leur rôle global et leur équilibre avec les autres voies, vous pouvez consulter l’article : Th1, Th2, Th17 : Comprendre l’équilibre du système immunitaire.
Dans cet article, nous allons suivre le fonctionnement de la voie Th17, depuis son induction jusqu’à ses effets sur les neutrophiles et les tissus, afin de mieux comprendre son rôle clé dans la protection des muqueuses… mais aussi dans les processus inflammatoires chroniques.
1) De la détection du danger à l’activation de la réponse
Tout commence par la reconnaissance de motifs moléculaires (PAMP) ou de signaux de détresse cellulaire (DAMP) par les récepteurs de l'immunité innée (PRR). Cette détection, principalement opérée par les cellules dendritiques et les macrophages, active le pivot de transcription NF-κB.
Cette activation déclenche la sécrétion d'un premier cocktail de cytokines pro-inflammatoires (IL-1β, IL-6, TNF-α) qui prépare le terrain pour la réponse adaptative.
2) Le "Cocktail" de polarisation et le maître régulateur RORγt
Les cellules dendritiques agissent comme les chefs d’orchestre de cette phase en présentant l’antigène aux lymphocytes T naïfs (Th0) dans les ganglions lymphatiques.
L’orientation spécifique vers la lignée Th17 dépend d'un signal clé combinant le TGF-β et l’IL-6.
Ce signal active la voie STAT3, qui conduit à l'expression du facteur de transcription maître : RORγt. C’est cette protéine qui définit l’identité fonctionnelle de la cellule Th17 en verrouillant son programme génétique.
3) Stabilisation et amplification : le rôle de l’IL-23
Une distinction cruciale doit être faite : si le couple TGF-β/IL-6 lance la différenciation, il ne suffit pas à maintenir la réponse. C’est l’IL-23 qui intervient pour stabiliser les lymphocytes Th17 déjà formés et favoriser leur expansion clonale. Sous son influence, les cellules Th17 acquièrent un profil plus agressif et pérenne.
4) Arsenal cytokinique et fonctions effectrices
La voie Th17 agit principalement au niveau des interfaces entre l’organisme et son environnement. Elle mobilise plusieurs mécanismes complémentaires. Une fois activés, les lymphocytes Th17 déploient un arsenal de cytokines spécifiques pour coordonner la défense des barrières.
Cytokine |
Cibles Principales | Effets Majeurs |
| IL-17A/IL-17F | Neutrophiles et Cellules Épithéliales | Recrutement massif de neutrophiles et induction de l'inflammation. |
| IL-22 | Cellules Épithéliales | Production de peptides antimicrobiens (défensines) et réparation tissulaire. |
| IL-21 | Lymphocytes T et B | Auto-amplification de la voie Th17 et soutien de la production d'IgA. |
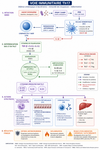
À ce stade, tous les éléments sont en place pour comprendre l’organisation globale de la réponse Th17. Pour mieux visualiser l’ensemble de ces interactions, le schéma ci-dessous résume le cheminement complet de la réponse immunitaire Th17, depuis la détection du danger jusqu’aux effets sur les tissus.
Schéma : organisation de la voie immunitaire Th17
Ce schéma met en évidence les différentes étapes de la réponse Th17 : activation de l’immunité innée, différenciation des lymphocytes T, production de cytokines et actions effectrices au niveau des tissus.
Ce schéma permet de visualiser la coordination entre les différents acteurs de cette voie.
Nous allons maintenant détailler les effets principaux de la réponse Th17, en particulier au niveau des muqueuses et des cellules épithéliales.
5) Une défense tournée vers les interfaces
La voie Th17 se distingue par son action au niveau des barrières épithéliales :
- Recrutement des Neutrophiles : L’IL-17 stimule la production de chimiokines qui attirent les neutrophiles vers le site de l'agression, où ils éliminent les pathogènes par phagocytose et libération d'espèces réactives de l'oxygène (ROS).
- Peptides Antimicrobiens (PAM) : Sous l'effet de l'IL-17 et de l'IL-22, les cellules épithéliales sécrètent des défensines et des cathélicidines, véritables antibiotiques naturels capables de perforer les parois des bactéries et des champignons.
- Immunité Humorale Muqueuse : Elle favorise la différenciation des lymphocytes B en plasmocytes producteurs d'IgA, essentielles pour neutraliser les pathogènes à la surface des muqueuses sans déclencher d'inflammation systémique excessive.
6) Un système à double tranchant : risques de dérives
Si la voie Th17 est indispensable à notre survie, son caractère hautement inflammatoire en fait une menace en cas de dérégulation. Un excès de réponse Th17 est impliqué dans :
- Les maladies auto-immunes (psoriasis, sclérose en plaques, polyarthrite rhumatoïde, etc..).
- Les inflammations chroniques des muqueuses (Maladie de Crohn, rectocolite hémorragique).
Cette puissance d’action explique aussi sa part de risque : lorsqu’elle est mal régulée, la voie Th17 peut contribuer à des processus inflammatoires chroniques. Les Th17 tendent à réprimer les mécanismes régulateurs (Treg) et les réponses de type Th1/Th2 pour monopoliser le terrain immunitaire.
Ce qu’il faut retenir de la voie TH17
- Cibles : Bactéries extracellulaires et champignons.
- Localisation : Muqueuses (intestin, poumons, peau).
- Signaux clés : TGF-β + IL-6 (induction) et IL-23 (stabilisation).
- Acteurs : STAT3, RORγt, IL-17, IL-22.
- Risque : Inflammation chronique si dérégulée.
© Guy Berlin - Aromatologue